Ecografia muscolo tendinea
Con l’ecografia muscolo-tendinea, come dice il termine, è possibile evidenziare tutte le patologie a carico dei muscoli o dei tendini, alcune patologie articolari, le borse, i tessuti sottocutanei. E’ l’esame di I scelta in caso di contusioni, stiramenti e strappi muscolari (o sospetti tali), di tendiniti (al gomito, ginocchio, piede, mano, polso, caviglia, tendine di Achille), di tendinopatie della spalla, di cisti, borsiti, ematomi sottocutanei o intramuscolari. All’esame ecografico si distinguono bene i fasci muscolari e la struttura fibrillare dei tendini, che appaiono come dei “nastri” biancastri e le eventuali lesioni di queste fibre, che appaiono più scure, le raccolte liquide, siano esse cisti o ematiche, che si presentano nere, i depositi di sali di calcio (calcificazioni)a livello dei tendini, delle borse e dei muscoli, che appaiono come delle formazioni irregolari più o meno estese bianche e non attraversabili dagli echi emessi dalla sonda.
Nel dettaglio permette di vedere:
patologie muscolari:
- mioentesiti
- lesioni muscolari
patologie tendinee:
- tendiniti
- tendinosi
- paratenoniti
- entesiti (t.rotuleo, t.quadricipitale, ginocchio del saltatore, epicondiliti, epitrocleiti, pubalgie)
- lesioni tendinee
- tendinopatie della spalla
borsiti
artrosinoviti
cisti sottocutanee, tendinee e sinoviali
Ecografia ginecologica
Consente la visualizzazione indiretta degli organi contenuti nell’addome inferiore, soprattutto i genitali interni (utero e ovaie) e consente, con una certa attendibilità, di diagnosticare la presenza di malformazioni o masse atipiche. L’ecografia ginecologica si esegue o per via transaddominale o per via transvaginale. La prima si esegue a vescia adeguatamente piena. La seconda invece si esegue a vescica vuota inserendo una sonda nel canale vaginale. In entrambi i modi è possibile valutare la posizione e le dimensioni dell’utero, la sua struttura e morfologia, lo studio endometriale e valutare le ovaie ed infine valutare eventuali formazioni accessorie e/o liquido nello scavo del Douglas.
Ecografia dell’addome completo
L’ecografia dell’addome completo è un’indagine che studia tutti i visceri addominali. In buona sostanza comprende l’addome superiore e l’addome inferiore (pelvi). L’ecografia addominale è impiegata per valutare malattie del fegato, della colecisti, delle vie biliari, del pancreas, dei reni, ecc. e per rilevare la presenza di masse occupanti spazio (ad esempio tumori), di liquido libero o di raccolte di liquido all’interno dell’addome, ecc..
Preparazione all’esame
Il paziente deve essere a digiuno da almeno sei ore
Ecografia Mammaria
L’ecografia della mammella è una modalità diagnostica basata sugli ultrasuoni, pertanto biologicamente innocua, in grado di produrre immagini delle componenti anatomiche e strutturali della mammella, della sottostante parete toracica e delle stazioni linfonodali satelliti. L’operatore esplora l’organo seguendo dei precisi protocolli e valuta all’istante le immagini ecografiche per identificare eventuali noduli solidi o cistici e per esaminare i dotti galattofori principali. Durante l’esame ecografico è possibile utilizzare la metodica Doppler per valutare l’eventuale presenza o assenza di flusso di sangue in un nodulo mammario: in alcuni casi tali informazioni possono essere utili per determinare le caratteristiche dell’alterazione rilevata.
- Chi ha indicazione all’ecografia mammaria?
L’ecografia mammaria è un’indagine inserita in un iter di diagnostica senologica. Nelle donne di età inferiore ai 40 anni l’ecografia viene eseguita come indagine di prima scelta. Nelle donne di età superiore ai 40 anni, l’ecografia è complementare alla mammografia, in quanto l’abbinamento delle due metodiche aumenta l’accuratezza nel riconoscimento del cancro mammario specie nelle mammelle dense. In campo senologico l’ecografia è un esame di fondamentale importanza per la diagnosi e la tipizzazione di una buona parte della patologia nodulare mammaria. Inoltre consente di guidare con precisione le procedure interventistiche (agobiopsia mammaria, svuotamento cisti, ecc.). L’ecografia contribuisce a chiarire la natura di addensamenti o tumefazioni rilevate dalla paziente o dal medico durante l’esame clinico della mammella e rappresenta il primo passo per caratterizzare eventuali alterazioni rilevate alla mammografia. L’ecografia è in grado di determinare se un’alterazione è solida (può trattarsi di un nodulo o pseudonodulo benigno o di tessuto tumorale) o liquida (cisti benigna) o ancora se ha struttura mista, in parte solida e in parte liquida. Gli ultrasuoni possono valutare anche altre caratteristiche strutturali di un tessuto alterato. L’indagine ecografica rappresenta un metodica di prima scelta anche per la rivalutazione delle dimensioni di un tumore dopo chemioterapia neoadiuvante e per valutare l’evoluzione di una flogosi o di un’alterazione post-traumatica. L’ecografia ha un ruolo fondamentale in alcune specifiche condizioni: - nelle donne con mammelle dense - nelle donne ad alto rischio di tumore e che non tollerano l’esame RM - nelle donne a medio rischio di tumore mammario per la familiarità o per precedenti tumori mammari - nelle donne con protesi mammarie e tessuto ghiandolare scarso non studiabile adeguatamente con la mammografia - nelle donne gravide che non possano essere esposte a raggi X.
Preparazione all’esame
Non è necessaria alcuna specifica preparazione. Viene richiesto di spogliare il torace.
Ecografia tiroide
L’ecografia è una tecnica sicura, indolore, non invasiva, per ottenere un’immagine della tiroide, senza l’uso di raggi X o l’iniezione di sostanze radioattive. Una piccola sonda invia e riceve ultrasuoni (suoni ad altissima frequenza che non possono essere uditi dall’orecchio umano) che vengono riflessi in misura diversa dalle strutture del corpo; viene appoggiata sul collo dopo avervi deposto una piccola quantità di gel conduttore. L’immagine viene catturata ed elaborata da un computer che la registrata come una fotografia.
Con l’ecografia si può:
– Misurare le dimensioni esatte della ghiandola, calcolarne il volume e valutare la risposta di una tiroide ingrandita al trattamento.
– Verificare la presenza di un nodulo, misurarlo nelle tre dimensioni, esaminarne le caratteristiche (solido, liquido, misto), i margini, i rapporti con le altre strutture.
– Valutare le risposta alla terapia di un singolo nodulo.
– Seguire un paziente operato di tumore, per valutare una eventuale recidiva.
– Eseguire una biopsia guidata quando il nodulo è piccolo o vicino a struttura delicate quali arterie.
– Con la tecnica doppler associata all’ecografia si puo’ studiare la vascolarizzazione della tiroide o di un singolo nodulo e trarne importanti informazioni circa la funzionalita’ e l’attivita’ metabolica.
Tac Spirale
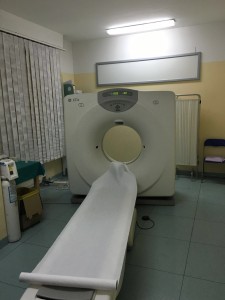
La Tomografia Computerizzata (TAC) Spirale è una tecnica diagnostica che permette di “scannerizzare” l’organismo, ottenendo immagini dettagliate degli organi in diverse sezioni. Lo screening ai polmoni prevede una TAC Spirale eseguita a livello del torace. Lo strumento è composto da un’unità di scansione chiamata gantry , da un generatore di raggi X e da un lettino sul quale si adagia il paziente. Un computer controlla l’intero sistema, acquisisce ed elabora le immagini. Per compiere l’esame, la persona viene fatta distendere sul lettino e introdotta nel gantry. Le maggiori dimensioni delgantry in apparecchi di nuova generazione evitano i problemi di claustrofobia che possono provocare in alcuni soggetti altre strumentazioni. Durante l’esame è necessario restare il più possibile fermi.
Preparazione all’esame
Non è prevista alcuna preparazione specifica. La TAC spirale può essere eseguita anche in pazienti portatori di pacemaker o defibrillatori interni. Non può invece avvalersi dell’esame chi si sottopone a ossigenoterapia o ha già ricevuto negli ultimi cinque anni una diagnosi di neoplasia (ad eccezione del tumore cutaneo non-melanoma, del tumore della cervice uterina in situ e del tumore prostatico localizzato).
Ortopantomografia (OPT)
L’ortopantomografia, chiamata anche radiografia panoramica delle arcate dentarie, produce un’immagine dei denti, delle arcate dentarie e delle ossa mascellari e mandibolari su un’unica pellicola.
Si esegue per lo studio panoramico dei denti, delle ossa alveolari e delle altre strutture radiopache che li circondano.
Essa è fondamentale per un bilancio iniziale dello stato della bocca prima di un trattamento odontoiatrico: sulla sua scorta, il dentista potrà eseguire le radiografie endo-orali di dettaglio necessarie per i gruppi di denti eventualmente da curare.
L’ortopantomografia è inoltre indispensabile per valutare lo stato della dentizione nei soggetti in età di sviluppo, per evidenziare eventuali malformazioni dentarie o denti inclusi e per ricercare lesioni ossee, infiammatorie, cistiche o tumorali a carico degli alveoli e degli altri costituenti scheletrici che circondano i denti.
Preparazione all’esame
L’ortopantomografia non richiede nessuna preparazione particolare. Il paziente non deve avere oggetti metallici sul capo che potrebbero creare ombre che mascherano la visione delle arcate dentarie.
In particolar modo, vanno tolti prima di eseguire l’ortopantomografia gli orecchini o altri monili metallici: gli impianti di piercing, soprattutto a livello linguale, possono causare artefatti importanti.
Vanno inoltre rimossi al momento dell’ esame eventuali apparecchi protesici mobili e, ovviamente, le dentiere.
L’ esame non è doloroso né fastidioso.
Mammografia
Le mammografie vengono usate per due scopi principali:
- lo screening
- la diagnosi.
Le mammografie di screening vengono usate per controllare le donne che non presentano né segni né sintomi di tumore al seno. Lo scopo dello screening mammografico è quello di diagnosticare precocemente il tumore, quando ancora è troppo piccolo per essere notato o percepito dalla donna o dal medico. Se il tumore al seno viene diagnosticato precocemente, la terapia avrà maggior probabilità di successo.
La mammografia diagnostica viene usata quando si hanno dei sintomi a carico del seno, oppure quando nella mammografia precedente sono state riscontrate anomalie.
Le mammografie eseguite a cadenza regolare sono lo strumento migliore che i medici hanno a disposizione per la diagnosi precoce del cancro al seno. La maggior parte degli esperti è concorde nell’affermare che le donne che non hanno avuto precedenti sintomi o problemi al seno dovrebbero iniziare a fare la mammografia a quarant’anni. La maggior parte degli specialisti consiglia di fare una mammografia all’anno.
Preparazione all’esame
Non è necessaria alcuna preparazione prima dell’esame; non viene effettuata alcuna forma di anestesia.
Se possibile, evitate di prendere l’appuntamento per la mammografia proprio per quei momenti in cui il seno è più sensibile o dolorante, ad esempio per la settimana prima del ciclo mestruale o per i giorni del ciclo; l’ideale è la prima metà del ciclo, in cui il seno è meno teso. Nelle donne in fase postmenopausale è generalmente possibile eseguire l’indagine in qualunque momento.
Nel giorno dell’esame non usate deodoranti, profumi o polvere di talco. A volte gli ingredienti di questi prodotti possono comparire come puntini bianchi sulla mammografia.
Interventi chirurgici e gravi ferite possono falsare il risultato della mammografia, ricordate quindi di comunicare alle persone che vi seguono se vi siete fatte ridurre il seno, se avete subito un intervento di ricostruzione o avete una protesi.
Non vengono somministrati farmaci e non viene utilizzato mezzo di contrasto.


